 Когда COVID-19 бросил невиданный прежде вызов мировой науке, им занялись научно-исследовательские учреждения всех стран. Институт биоорганической химии им. М. М. Шемякина и Ю. А. Овчинникова РАН успешно использовал свои многолетние достижения для создания теста на коронавирус и разработки вакцин и лекарств от ковида.
Когда COVID-19 бросил невиданный прежде вызов мировой науке, им занялись научно-исследовательские учреждения всех стран. Институт биоорганической химии им. М. М. Шемякина и Ю. А. Овчинникова РАН успешно использовал свои многолетние достижения для создания теста на коронавирус и разработки вакцин и лекарств от ковида.
«Мы занимаемся антителами почти тридцать лет. Еще в начале 90-х в Science вышла первая публикация, посвященная открытым нами каталитическим антителам, гидролизующим ДНК. Кроме того, у нас в институте очень сильны направления генной инженерии, трехмерного рентгеноструктурного анализа. Мы активно работаем с аутоиммунными процессами, антибиотиками. Поэтому идея заняться тестами на коронавирус возникла совершенно закономерно: эта тема нам определенно по силам», — рассказывает академик Александр Габибов, директор ИБХ РАН и руководитель исследования.

Барельефы отцов-основателей института — академиков М.М. Шемякина и Ю.А. Овчинникова
В Институте биоорганической химии занялись одновременно и вакциной, и тестом. Начали в апреле. Тогда казалось, что много времени было потеряно, но тем не менее в мае тест-система была уже готова к клиническим испытаниям. Над вакцинами работа продолжается.
Даже с учетом огромных возможностей такого института два месяца — чрезвычайно короткий срок для серьезной научной разработки, особенно в условиях пандемии.
Азбука иммунологии
Когда Александр Габибов принял решение поручить своим сотрудникам борьбу с коронавирусом, он сформировал команду специалистов из разных лабораторий и опытного производства института.
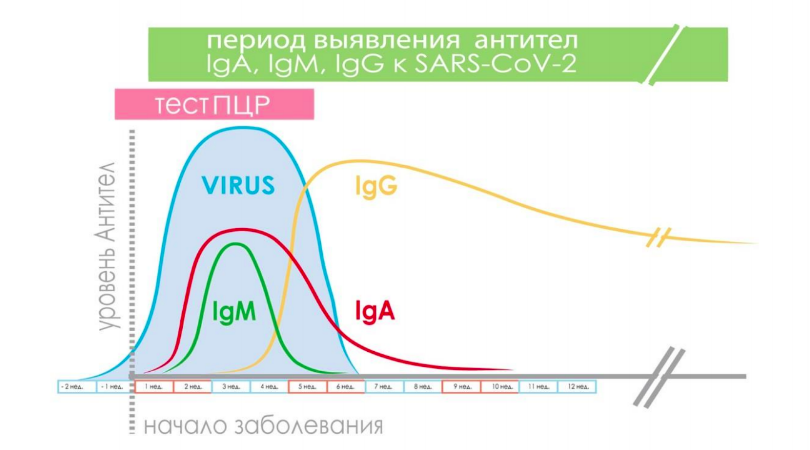
Для людей с таким гигантским опытом в генной инженерии антител идея выглядела вполне убедительно. Тест работает на определение количества в крови человека белков плазмы крови — антител, возникающих на определенных этапах болезни. Это называется «иммуноферментный анализ». Из пяти типов антител, присущих человеку, с точки зрения вирусных болезней интересны три: иммуноглобулины A, M и G. Ученые обозначают их IgA, IgM и IgG соответственно.

Академик Александр Габибов представляет тест-систему. В одной коробке — набор, достаточный для тестирования 196 человек
Иммуноглобулин А производится клетками слизистых оболочек, — например, легких. Коронавирус нового типа заражает именно такие клетки, поэтому IgA — самый важный для тестирования. Антитела IgA появляются в крови человека уже на второй-третий день и остаются в ней до конца болезни.
Чуть позже, на пятый-шестой день, появляются антитела IgM. Ближе к концу болезни, примерно на третьей-четвертой неделе они сменяются иммуноглобулином G. Именно наличие IgG имеют в виду, когда говорят про иммунитет к вирусу.
Даже когда человек выздоравливает и все остальные специфичные к вирусу антитела пропадают, IgG у него остаются. Эти антитела обеспечивают человеку иммунитет: должны пройти месяцы после болезни, чтобы количество иммуноглобулина G упало до необнаруживаемого уровня.
Тест-системы, разработанные в Институте биоорганической химии, способны обнаруживать в сыворотке или плазме крови человека антитела сразу трех классов — IgM, IgG, IgA, — и это значительно повышает их специфичность. Специфичность отражает долю отрицательных результатов, которые правильно идентифицированы именно как отрицательные, то есть вероятность того, что здоровые люди будут классифицированы как небольные.
Начало заболевания (недели)
Ловушка для антитела
Получается, по мере течения болезни набор иммуноглобулинов в крови человека однозначно меняется. Например, присутствие IgA и IgM говорит о начале заболевания, а всех трех классов антител сразу — о его конце. Поэтому достаточно поймать в крови иммуноглобулины и отличить их друг от друга. Задача создателей теста свелась, таким образом, к поиску хорошей «наживки».
Раньше в таких случаях использовали белки, выделенные из оболочки самого вируса. Но наука не стоит на месте, и сейчас ученые уже могут создавать копии частей вируса искусственно — достаточно знать его генетическую последовательность. Из нее вырезают кодирующий нужный белок кусочек и вставляют его в геном кишечной палочки. Кишечная палочка считает такого подкидыша своим и производит чужой белок наравне с остальными. Такие белки — точные копии настоящих, но созданные в пробирке, называются рекомбинантными.
Длина структурных белков коронавирусов может быть от 73 до 1 273 аминокислотных остатков. Ученым ИБХ удалось подобрать фрагменты белков из таких мест и такой длины, что тест получился очень эффективным. И кишечную палочку E.coli в качестве основы тоже выбрали не случайно: этот выбор сильно удешевляет производство. В ИБХ РАН имеется большой опыт использования подобной технологии и получения продуктов в условиях собственного лицензированного биотехнологического производства.
Ученые решили взять не один, а три рекомбинантных белка, по реальным прообразам которых антитела узнают вирус. Их поместили в лунки планшета и закрепили на нем. Теперь, если в этот же планшет нанести сыворотку крови человека, находящиеся в ней антитела примут искусственные белки за настоящие и свяжутся с ними. После этого планшет промывают специальным раствором, и в результате все лишнее устраняется.

После обработки флюоресцентным составом на плашке проявляются разные цвета для каждого антитела. По их комбинации делают выводы о статусе болезни
Эффективность доказана
Клинические испытания тест-системы проводили совместно с Центральной клинической больницей РАН. Двое сотрудников института работали в «красной зоне» больницы.
Всего на базе ЦКБ РАН протестировали более пятисот человек. Результаты соответствовали симптоматике: положительный результат теста подтверждался клиническими наблюдениями. Параллельно результаты работы тест-системы сравнивали с зарегистрированным набором АО «Генериум».
Оба теста практически полностью совпадали по положительным и отрицательным результатам, но тест-система ИБХ РАН оказалась более чувствительной. Было меньше случаев появления сомнительного — ложноположительного или ложноотрицательного — результата.
Перебором различных компонентов и методик испытания ученым удалось снизить число людей с сомнительным результатом до 2%, не потеряв в итоговой точности. Так как тесты обычно делают три раза, то риск ложноположительного или ложноотрицательного результата падает в итоге до десятитысячных долей процента.
Александр Габибов, академик, директор ИБХ РАН:
— Во-первых, мы расширили спектр белков-носителей антигенных детерминант в составе тест-системы до трех. Во-вторых, использовали смесь конъюгатов к диагностически важным классам антител — IgA, IgG, IgM. В-третьих, получение рекомбинантных белков, входящих в тест-систему, не связано с клетками млекопитающих или насекомых, а предполагает использование бактериальной культуры. Это более выгодно с точки зрения затрат.
Работа на предупреждение
«Наша группа занимается прежде всего вакцинами. Тест — это скорее побочный продукт», — признается Татьяна Бобик, научный сотрудник ИБХ РАН и один из руководителей исследования.
Одновременно с разработкой тест-системы в Институте биоорганической химии идет создание двух вариантов вакцины к SARS-CoV-2. Первая идея — та, из которой и родился тест, — основана на вирусоподобных частицах. Так называют вирусы, лишенные генетического материала и, следовательно, незаразные. Если к вирусоподобной частице прицепить фрагменты коронавируса, то организм примет ее за настоящий коронавирус и выработает иммунитет.
Ученые ИБХ РАН конструируют вирусоподобные частицы на основе гепатита B со спайк-белком коронавируса на поверхности. Спайк-белок отвечает за проникновение вируса в клетку: он взаимодействует с рецепторами на оболочках эпителиальных клеток, выстилающих легкие. В ответ на введение такой частицы в крови появятся антитела, «узнающие» спайк-белок. Они защитят клетки, если организм столкнется с настоящим коронавирусом.
Пока есть технические проблемы: не получается добиться контролируемой сборки вирусоподобных частиц. На примете у исследователей имеется еще один вариант антигена (белка, к которому могут выработаться антитела) — в виде внутреннего нуклеокапсидного белка. Ученые продолжают искать оптимальный способ собрать нужную частицу.

Выпускница ФБМФ МФТИ Маргарита Баранова работает над комбинированной ДНК-белковой вакциной
Вторая разработка — ДНК-белковая вакцина. В мире исследуются более 100 кандидатных вакцин против SARS CoV 2, однако описываемая вакцина не имеет аналогов и использует способ вакцинации, объединяющий подходы nucleic acid based и protein based.
Принцип ее работы в том, чтобы доставить в клетку последовательность ДНК, кодирующую тот же самый спайк-белок. Тогда собственные клетки человека начнут производить его, и выработается иммунный ответ. Такие частицы уже созданы совместно с компанией «Фармсинтез», но исследование пока не закончено.
Иван Смирнов, заместитель директора по научной работе:
— Мы уже провели первый раунд испытаний с 16 вариантами вакцин и выбрали из них три, которые дали самый высокий уровень нейтрализующих антител. Это те антитела, которые не только связываются с антигеном, а еще и препятствуют вирусу взаимодействовать с клетками. По сути, ведь цель вакцины — защитить организм, а для этого нужны нейтрализующие антитела. Сейчас мы запускаем второй раунд оценки, уже более прицельный.
Исследования биологической активности и безопасности ведутся на базе Испытательного центра института в Пущино на лабораторных животных. Создаваемый препарат будет проверен на трансгенной линии мышей с человеческим рецептором.
Что будет дальше
Тест-система и вакцины — не единственные проекты Института биоорганической химии по борьбе с COVID-19. Программа противодействия коронавирусу включает еще и создание лекарств на основе нейтрализующих антител. Ученые разрабатывают терапевтические нейтрализующие моноклональные антитела, которые могут служить заменителем сыворотки переболевших. Это будет генно-инженерное человеческое антитело.

Коллектив сотрудников ИБХ РАН, принимавших участие в разработке тест-систем (слева направо): Никита Костин, Георгий Скрябин, Юлиана Мокрушина, Александр Габибов, Мария Симонова, Полина Цабай, Татьяна Бобик, Иван Смирнов. Фото: ИБХ РАН
Идет разработка вирус-нейтрализующего препарата на основе растворимой части человеческого рецептора ACE2 и иммуноглобулина G (ACE2-Fc). Это будет противовирусный препарат широкого спектра действия. Уже завершено получение генетической конструкции, проводятся эксперименты по тестированию препарата.
Идет сбор материала для серьезного геномного исследования. «Уже понятно, что не у всех людей возникает одинаковый ответ вирусу. Итальянцы, китайцы, американцы исследуют генетическую предрасположенность на своих популяциях. Мы занимаемся сбором данных по людям с российскими корнями. Для этого необходимо делать полное геномное секвенирование и сравнивать геномы, искать корреляции. Министерство науки и высшего образования предоставило нам дополнительное финансирование — тридцать миллионов рублей. Мы решили потратить их на исследование связей между генотипами больных и течением заболевания у молодых пациентов без сопутствующих хронических заболеваний, — рассказывает Александр Габибов. — Ковид вообще затронул самые основы фундаментальной науки. Вот так же в 80-е годы, когда появился СПИД, очень сильно поднялась наука иммунология. И сейчас тоже происходит гигантский рывок во многих научных направлениях».
1

